Speciale: IL “CUORE D’ATLETA”

(The “Athlete’s Heart”)
A cura di Luigi Ferritto (1) e Sergio Lupo (2)
(1) Dipartimento di Medicina Generale, Clinica “Athena” Villa dei Pini – Piedimonte Matese (CE)
(2) Istituto di Medicina e Scienza dello Sport – CONI – Roma

Gli atleti agonisti con importanti ambizioni seguono per la preparazione un programma di allenamento sportivo intenso e di lunga durata che provoca sostanziali modificazioni morfologiche e funzionali dell’apparato cardiovascolare, che si instaurano progressivamente e regrediscono con l’interruzione della pratica sportiva.
L’allenamento appare il più importante dei fattori nel provocare i cambiamenti morfologici cardiaci infatti gli atleti praticanti gli sport di endurance presentano un aumento sia dei volumi che della massa del cuore, mentre negli atleti praticanti gli sport di potenza si ha solo un’ipertrofia del miocardio. Anche la funzionalità cardiaca non è esente da modificazioni. Infatti, negli atleti, è caratteristica la bradicardia sinusale, spesso con aritmia sinusale; fino a 1/3 degli atleti possono essere portatori di un blocco atrio-ventricolare di primo grado e di frequente riscontro sono anche i battiti ectopici. È importante la conoscenza della costellazione di modificazioni cardiovascolari negli atleti al fine di evitare erronee diagnosi di cardiopatia.
INTRODUZIONE
In questi ultimi decenni la cultura sportiva ha subito notevoli cambiamenti.
Gli atleti agonisti con importanti ambizioni, infatti, seguono per la preparazione, rigorose schede d’allenamento che comprendono sedute giornaliere di più ore e che portano a vari adattamenti sia a carico dei muscoli scheletrici, sia a carico del sistema cardiovascolare: proprio i cambiamenti che avvengono su quest’ultimo sono conosciuti come “Cuore d’Atleta” (1).
Il lettore, deve però prestate attenzione perché, come su detto, questi adattamenti fisiologici sono propri di atleti di elevato livello agonistico e non di atleti di basso livello o dediti ad attività ludico-ricreativa, dove l’anatomia cardiovascolare non differisce molto dal soggetto sedentario (2).

FIG. 1 – Immagine Ecocardiografica in Quattro Camere Apicale
CLASSIFICAZIONE DELLE ATTIVITÀ SPORTIVE IN BASE ALL’IMPEGNO CARDIOVASCOLARE
Gli esperti della Società Italiana di Cardiologia dello Sport (SICSport), della Federazione Medico-Sportiva Italiana e delle altre associazioni cardiologiche italiane (ANCE, ANMCO, SIC) nella realizzazione dei Protocolli COCIS hanno redatto una classificazione nella quale le attività sportive vengono distinte in cinque categorie:
A) Impegno “minimo – moderato” (frequenze cardiache sottomassimali e caduta delle resistenze periferiche), quali jogging, marcia, ciclismo in pianura, ecc., praticati a livello non agonistico.
B) Impegno di tipo “neurogeno” (aumento della frequenza cardiaca dovuto ad importante impatto emotivo), quali automobilismo, sport di tiro, ecc.
C) Impegno di “pressione” (frequenze cardiache moderatamente elevate e significativo aumento delle resistenze vascolari e della pressione arteriosa), quali sollevamento pesi, corsa di velocità, ecc.
D) Impegno “medio – elevato” (numerosi e rapidi incrementi della frequenza cardiaca e delle resistenze periferiche vascolari, in relazione a brusche interruzioni dell’attività muscolare alternate a fasi di intenso lavoro aerobico), quali calcio, pallacanestro, tennis, ecc.
E) Impegno “elevato” (frequenze cardiache e portate massimali necessarie a sostenere un lavoro intenso e protratto), quali maratona, canottaggio, ciclismo, ecc.
Questa classificazione costituisce per il medico un utile strumento operativo per valutare il grado e l’adeguatezza degli adattamenti cardiovascolari in un soggetto praticante una determinata attività sportiva e il rischio cardiovascolare emodinamico e/o aritmogeno reale o ipotetico (3).
ADATTAMENTI CARDIACI
ECOCARDIOGRAMMA
(Si ringrazia per il filmato il Dottor Fernando DI PAOLO Istituto di Medicina e Scienza dello Sport del CONI)
Nel corso degli ultimi anni sono stati numerosi gli studi che hanno contribuito ad individuare le modificazioni indotte dall’esercizio fisico sull’apparato cardiovascolare e a definire il concetto di “Cuore d’atleta”.
Tali studi, inizialmente basati su dati clinici, radiologici ed elettrocardiografici, si sono avvalsi in tempi più recenti di metodiche più innovative e sofisticate quali l’ecocardiografia coi i suoi molteplici campi di interesse e la risonanza magnetica, che hanno consentito di effettuare una valutazione non solo morfologica, ma anche funzionale dell’apparato cardiovascolare nel soggetto allenato.
Tra i fattori che inducono le modificazioni che nell’insieme caratterizzano il “cuore d’atleta”, l’allenamento appare il più importante nel provocare i cambiamenti morfologici tra cui l’incremento delle dimensioni delle camere cardiache sinistre, del setto interventricolare, della massa e degli apparati valvolari, ma influiscono anche il genotipo (fattori ereditari), l’età e l’epoca di inizio dell’attività sportiva (4).
FIG. 2
– VENTRICOLO SINISTRO
I meccanismi che provocano modificazioni della morfologia del ventricolo di sinistra negli atleti sono molteplici, ma il tipo di sport ha una particolare importanza: gli sport di resistenza (ciclismo, sci di fondo, canottaggio e canoa) hanno il maggiore impatto nell’ingrandire la cavità ed aumentare lo spessore delle pareti mentre gli atleti praticanti sport di potenza (sollevamento pesi o lanci) presentano un ispessimento delle pareti ventricolari.
Gli atleti praticanti discipline di “endurance” presentano dimensioni delle pareti e/o delle cavità ventricolari al di sopra dei limiti normali, tanto da simulare una condizione patologica, quale la cardiomiopatia ipertrofica (quando lo spessore delle pareti è > 13 mm) o la cardiomiopatia dilatativa (quando la cavità ventricolare sinistra è > 60 mm).
Il meccanismo causale di un così importante rimodellamento cardiaco è rappresentato dall’aumento della portata cardiaca (che durante sforzo supera i 30 l/min) e della pressione arteriosa sistolica (che durante sforzo supera i 200 mmHg).
FIG. 3 – Immagine Ecocardiografica in B-Mode e M-Mode (Ciclista aa. 28)
La dilatazione della cavità ventricolare sinistra negli atleti, soprattutto quelli praticanti sport di resistenza, può arrivare nel 15% dei casi sino a 70 mm, che verosimilmente rappresenta il limite fisiologico dell’ingrandimento indotto dall’allenamento (valori medi ottenuti da autori diversi sono compresi tra 54 mm e 63 mm). L’ingrandimento della camera ventricolare avviene in modo globale ed omogeneo, per cui la normale geometria ventricolare non è alterata, così come lo spessore delle pareti che è normale o aumentato (5, 6). Nella cardiopatia dilatativa, anche se le dimensioni assolute della cavità ventricolare possono presentare valori simili all’atleta, non raramente il diametro traverso diastolico supera i 70 mm, si verifica un rimodellamento geometrico del ventricolo che tende ad assumere un aspetto globoso, lo spessore delle pareti può essere normale, con il rapporto h/r (spessore relativo) usualmente ridotto (< 0.30) ed è presente una disfunzione contrattile del miocardio (4).
Gli atleti praticanti sport di potenza (sollevamento pesi o lanci) presentano un ispessimento delle pareti ventricolari, che è conseguenza del carico di pressione cui vanno incontro durante l’allenamento (la pressione sistolica supera abitualmente i 200 mmHg, talora anche i 300 mmHg), mentre la cavità ventricolare sinistra non si modifica sensibilmente (7).
FIG. 4 – Immagine Ecocardiografica in Asse Corto del Ventricolo di sinistra
Generalmente l’ispessimento delle pareti ventricolari negli atleti ben allenati non supera i 15 mm (2% degli atleti), che rappresentano il limite dell’ipertrofia fisiologica indotta dall’allenamento (valori medi ottenuti da autori diversi sono compresi tra 12 mm e 13 mm). Nel cuore d’atleta la distribuzione dell’ipertrofia è simmetrica e regolare anche se i diversi segmenti del miocardio ventricolare possono non essere ispessiti in modo uguale (il setto anteriore mostra generalmente il massimo ispessimento) ma le differenze sono modeste (< di 2 mm) e nell’insieme l’ipertrofia risulta simmetrica ed omogenea (8). Al contrario, nei pazienti con cardiopatia ipertrofica, l’ipertrofia è tipicamente asimmetrica e, anche se il setto interventricolare è la regione più spesso coinvolta dall’ipertrofia, esiste una eterogeneità morfologica e non sono rari i casi in cui il massimo ispessimento interessa solo altri segmenti del ventricolo (6).
Gli atleti praticanti sport di squadra, infine, presentano variazioni della morfologia cardiaca usualmente più lievi, a ragione del carico emodinamico più modesto (7).
Caratteristiche del ventricolo sinistro nel “Cuore d’atleta” sono delle trabecole fibrose o fibro-muscolari tese tra le sue pareti, definite false corde tendinee per differenziarle dalle vere corde: generalmente sono tese tra setto interventricolare e parete laterale, in vicinanza dell’impianto dei muscoli papillari (2).
ECOCARDIOGRAMMA ATLETA CANOTTAGGIO
(Si ringrazia per il filmato il Dottor Fernando DI PAOLO Istituto di Medicina e Scienza dello Sport del CONI)
– FUNZIONE SISTO-DIASTOLICA DEL VENTRICOLO SINISTRO
Una delle caratteristiche particolari del Cuore d’Atleta è che all’aumento della massa miocardica fa riscontro l’assoluta normalità degli indici funzionali.
La Funzione sistolica espressa mediante la frazione di eiezione ventricolare sinistra del “Cuore d’Atleta”, misurata ecocardiograficamente o con altre metodiche, risulta nella norma (F.E.% 60-65) (2) mentre la funzione diastolica è nettamente aumentata e migliorata negli atleti, tanto che il riempimento ventricolare appare già completo in protodiastole.
Il ventricolo nel “Cuore d’Atleta” esprime un elevato coefficiente di distensibilità nella fase protodiastolica in cui sembra completarsi quasi interamente il riempimento ventricolare stesso: non è raro che durante l’esercizio la velocità del flusso transmitralico superi quella transvalvolare aortica (9).
Tutti gli studi sulla funzione diastolica nel cuore fisiologicamente ipertrofico hanno dimostrato velocità massime d’incremento delle dimensioni del ventricolo sinistro e di assottigliamento parietale normali o superiori alla norma, con un ampio volume di riempimento ventricolare protodiastolico e, in condizioni di riposo, un contributo marginale della sistole atriale (rapporto E/A>2). Il miglioramento dei parametri di funzionalità diastolica si associano ad un aumento delle dimensioni e delle performance ventricolari.
Il rilasciamento isovolumetrico è prolungato nelle forme patologiche d’ipertrofia, mentre è sempre nell’ambito della normalità nell’ipertrofia fisiologica (4).
– ATRIO SINISTRO
Anche l’atrio sinistro, che riceve il sangue ossigenato dai polmoni, non è esente da modificazioni morfologiche. Infatti negli atleti di fondo non è difficile evidenziare un ingrandimento superiore alla norma (valori medi ottenuti da autori diversi sono compresi tra 36 mm e 42 mm) (10).
– CAVITÀ CARDIACHE DI DESTRA
Analogamente le camere cardiache di destra subiscono un aumento proporzionato del volume; molti studi dimostrano che negli atleti di endurance si verifica un aumento del volume di circa il 25% e della massa di circa il 37%, rispetto a soggetti sedentari (11). L’ecocardiografia standard ha evidenziato come anche il ventricolo destro partecipi al processo di ingrandimento del “Cuore d’Atleta”, con aumento delle dimensioni interne e dello spessore della parete libera. La complessità della struttura tridimensionale del ventricolo destro, associata alla sua caratteristica dinamica di contrazione non concentrica ma prevalentemente longitudinale, alla localizzazione retrosternale della camera cardiaca e alla cooperazione dinamica con il setto interventricolare, determina notevoli difficoltà nell’analisi della cinetica globale e segmentarla di tale ventricolo con l’ecocardiografia tradizionale.
La partecipazione delle sezioni destre del cuore è testimoniata anche dall’incremento consensuale nell’atleta di endurance del calibro della vena cava inferiore, con normale collassabilità inspiratoria, fenomeno strettamente correlato all’ingrandimento dei diametri cavitari del ventricolo di destra (4).
– RIGURGITI VALVOLARI
La prevalenza di rigurgiti valvolari negli atleti è molto alta, infatti il 90% presenta un jet di rigurgito ad almeno una valvola e il 20% presenta un jet di rigurgito a tre valvole (12).
Questi rigurgiti valvolari “fisiologici” sono possibili in corrispondenza di tutte e quattro le valvole cardiache, ma con frequenza estremamente variabile e in assenza di alterazioni strutturali (2)
FIG. 5 – Immagine Ecocardiocolordoppler di Rigurgito Mitralico di grado insignificante (rigurgito fisiologico)
Questo fenomeno sembra legato all’aumento del tempo di allenamento e associato al fisiologico ingrandimento delle camere cardiache e generalmente non ha alcun significato emodinamico (13, 14, 15).
Raramente un ecocardiografista esperto non è in grado di effettuare una diagnosi differenziale tra un rigurgito valvolare fisiologico e patologico.
Nei rigurgiti “fisiologici”:
– è assente qualsiasi alterazione strutturale valvolare,
– non si osservano fenomeni di turbolenza ed “aliasing” al Doppler,
– l’area di rigurgito è limitata alla zona mediana immediatamente sottovalvolare, con rilievo del segnale Doppler fino e non oltre a 1-2 cm da essa (2, 16).
– INFLUENZA DEI FATTORI COSTITUZIONALI NEL RIMODELLAMENTO CARDIACO
Le dimensioni cardiache sono il risultato non solo dell’influenza dello sport praticato ma anche delle caratteristiche costituzionali dell’atleta e del grado di risposta cardiaca all’allenamento.
È noto da tempo che le dimensioni cardiache sono in relazione con le dimensioni corporee in tutti i mammiferi. Nell’uomo esistono i nomogrammi che permettono di predire le dimensioni cardiache in base al rapporto tra peso corporeo, superficie corporea, statura ed età (6).
L’età rappresenta un altro fattore determinante le dimensioni cardiache, è comune osservare come il passaggio dall’adolescenza all’età adulta si accompagna ad un aumento progressivo delle dimensioni cardiache (in particolare dello spessore delle pareti ventricolari). Ciò sembra legato ad un aumento delle dimensioni corporee ed al progressivo incremento dei carichi di lavoro negli allenamenti effettuati dagli atleti (17).
Anche il sesso ha influenza sull’adattamento morfologico cardiaco.
Le atlete, quando paragonate ai maschi della stessa età e praticanti le stesse discipline sportive, presentano dimensioni minori sia della cavità (circa – 10%) che dello spessore delle pareti ventricolari (circa – 20%). Queste differenze sono legate ad una serie di fattori, tra cui i principali sono la taglia corporea (e la percentuale di massa magra) mediamente più piccola nelle donne, l’aumento più modesto della portata cardiaca e della pressione arteriosa sistolica durante lo sforzo e, non ultimo, il più basso livello di ormoni androgeni naturali (18,19). Le differenze nella morfologia cardiaca tra atleti ed atlete hanno notevole importanza clinica: infatti gli uomini possono sviluppare una ipertrofia delle pareti ventricolari sino a 15 o 16 mm, mentre al contrario le donne raramente superano gli 11 mm. Pertanto, il problema della diagnosi differenziale tra “Cuore d’Atleta” e cardiomiopatia ipertrofica non si pone usualmente nelle atlete (7).
Recentemente è stato suggerito che un ruolo importante nel rimodellamento cardiaco possa spettare anche ai fattori genetici (20, 21).
Sebbene tale ipotesi sia assai attraente, al momento esiste una conferma solo per quanto riguarda l’enzima ACE (che controlla il livello della pressione arteriosa e può presentarsi nelle isoforme D/D, I/I e I/D) ed altri enzimi del sistema renina-angiotensina-aldosterone. È stato dimostrato che i soggetti che hanno il pattern ACE di tipo D/D e I/D , all’esercizio fisico, rispondono con un aumento della massa ventricolare sinistra significativamente maggiore (rispettivamente 42 g e 38 g) in confronto a quelli con pattern I/I (2 g) (22).
– ADATTAMENTI PERIFERICI
È logico che anche il sistema circolatorio, costituito da vasi arteriosi e venosi, debba adattarsi a questa nuova realtà. In altri termini la circolazione deve essere potenziata al fine di consentire lo scorrimento di flussi sanguigni così elevati senza “rallentamenti”.
A seguito dell’allenamento di resistenza, si ha un aumento delle arterie coronarie che nutrono il cuore. Il cuore dell’atleta, aumentando il suo volume e la massa muscolare, ha bisogno di un maggior rifornimento di sangue e di una maggiore quantità di ossigeno (23).
L’aumento del calibro delle coronarie costituisce un altro degli elementi che differenziano l’ipertrofia fisiologica del cuore da quella patologica legata alle malattie cardiache congenite o acquisite. Negli atleti c’è la possibilità di visualizzare i tratti iniziali dell’arteria coronaria di destra e sinistra e di misurarne il calibro, in modo non invasivo mediante l’ecocardiografia, e in alcuni casi anche di evidenziarne la biforcazione in discendente anteriore e circonflessa. Tale fenomeno nell’atleta è dovuto all’aumento del calibro stesso delle coronarie, proporzionale all’aumento della massa miocardica, e al prolungamento della diastole dovuto alla bradicardia (4).
I vasi arteriosi e venosi di medio e grosso calibro aumentano le loro dimensioni (“vasi d’atleta”): questo fenomeno è particolarmente evidente nella vena cava inferiore, il vaso che riporta al cuore il sangue proveniente dai muscoli degli arti inferiori, utilizzati molto nei vari sport.
A carico della microcircolazione, gli adattamenti più importanti riguardano naturalmente i muscoli (particolarmente i muscoli più allenati).
I capillari, attraverso i quali avvengono gli scambi tra sangue e muscolo, sono distribuiti in maggior misura attorno alle fibre muscolari rosse, lente, a metabolismo aerobico (fibre ossidative), che hanno bisogno di una maggiore quantità di ossigeno (23).
Nell’atleta di resistenza, con l’allenamento si realizza un aumento in assoluto del numero di capillari e del rapporto capillari/fibre muscolari.
Tale fenomeno è conosciuto con il nome di “capillarizzazione” e grazie ad esso, le cellule muscolari vengono a trovarsi nelle migliori condizioni per sfruttare a pieno le aumentate disponibilità di ossigeno e substrati energetici. L’aumento della superficie capillare e della capacità di vasodilatazione delle arteriole muscolari, fa sì che i muscoli riescano ad accogliere quantità di sangue veramente notevoli senza che aumenti la pressione (24).
– TRAINING E DETRAINING
In numerosi studi, la valutazione ecocardiografica dell’ipertrofia ventricolare sinistra ha dimostrato che, sia nel corso del periodo di allenamento (training), che dopo la sua interruzione (detraining), possono verificarsi modificazioni molto rapide delle dimensioni e dell’ipertrofia del ventricolo sinistro.
In tempi relativamente brevi, sia i fondisti (osservati per 7 settimane), che i nuotatori (osservati per 10 settimane), hanno presentato rapide modificazioni sia delle dimensioni che dell’ipertrofia ventricolare, con aumenti delle dimensioni cavitarie sinistre sino a 15 mm al termine dello studio.
Durante la fase di detraining, sia i nuotatori che i fondisti hanno evidenziato un progressivo ridimensionamento delle dimensioni telediastoliche delle cavità cardiache sinistre.
Non è ancora accertato se le più evidenti modificazioni osservate negli atleti di resistenza regrediscano rapidamente, ma è possibile che, dopo un lungo periodo di adattamento, tali modificazioni regrediscano molto più lentamente (25).
Tuttavia in studi recenti si è evidenziato che il rimodellamento cardiaco in seguito a decondizionamento è più evidente negli atleti che praticano attività sportiva da meno anni rispetto agli atleti che praticano attività sportiva da più anni, infatti in questi persistono una sostanziale dilatazione ed ispessimento delle pareti delle camere anche dopo il periodo di detraining (26).
ESAME OBIETTIVO
La Pressione Arteriosa sistemica differisce di poco tra gli atleti allenati a sport di endurance e le persone normali non allenate. I polsi carotidei negli atleti, specie quelli praticanti sport di endurance, sono iperdinamici, fenomeno verosimilmente dovuto alla bradicardia e all’aumentata gittata sistolica. L’impulso ventricolare sinistro è spostato, ingrandito e di tipo iperdinamico. È frequentemente presente un terzo tono (dovuto al riempimento ventricolare rapido protodiastolico); è meno comune un quarto tono (più facilmente udibile con l’aumento del tempo di riempimento diastolico e un torace sottile).
Un soffio sistolico eiettivo sul margine sinistro dello sterno, di intensità 1-2/6, può essere auscultato fin nel 50% degli atleti e spesso diminuisce d’intensità al passaggio dalla posizione supina a quella ortostatica (27).
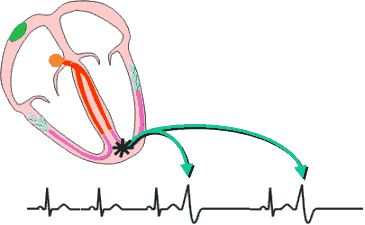
VALUTAZIONE DEL RITMO CARDIACO DELL’ATLETA
Lo studio dell’elettrocardiogramma dell’atleta ha sempre appassionato i cardiologi fin dalle prime interpretazioni dell’elettrocardiografia.
Molte sono le modificazioni dell’elettrocardiogramma descritte negli atleti e spesso considerate innocente effetto dell’allenamento, tuttavia alcune modificazioni, quali l’aumento marcato di voltaggio delle onde R o S, un sopraslivellamento del tratto ST, l’inversione dell’onda T, la presenza di onde Q profonde, potrebbero suggerire la presenza di una cardiomiopatia ipertrofica o cardiomiopatia aritmogena del ventricolo destro. Al momento attuale il significato clinico di tali alterazioni in atleti peraltro sani, non è ancora ben definito, non è chiaro cioè se tali anomalie ECG siano la prima espressione di una cardiomiopatia che si svelerà in un tempo successivo, oppure siano semplice espressione del rimodellamento morfologico cardiaco indotto dall’allenamento. In realtà solo una piccola percentuale di atleti che mostrano alterazioni marcate dell’ECG presentano, alla verifica ecocardiografica, anomalie, mentre la maggioranza di essi sono risultati “falsi positivi”(7) .
FIG. 6 – Prevalenza di alcune Bradiaritmie nel gruppo di Atleti e nel gruppo di Controllo (sedentari)
Numerosi sono stati gli studi epidemiologici condotti sulla prevalenza delle diverse aritmie cardiache negli sportivi.
Tra le aritmie più frequenti negli atleti rispetto alla popolazione sedentaria si evidenzia: le bradicardie sinusali, i ritardi di conduzione atrioventricolare e le tachiaritmie.
– BRADICARDIA SINUSALE
La bradicardia sinusale è l’espressione peculiare dell’elettrocardiogramma dello sportivo ed è talora caratterizzata da valori a riposo anche inferiori ai 40 bpm.
È più frequente negli atleti praticanti sport di resistenza ad elevato livello agonistico.
FIG. 7 – Bradicardia Sinusale (43 bpm) in atleta
Generalmente la bradicardia sinusale, se non è accompagnata da sintomatologia sincopale e se è normalizzata dall’esercizio fisico, viene inquadrata nel cosiddetto adattamento “ipervagotonico” all’allenamento fisico intenso e, nella maggioranza dei casi, non pone problemi di idoneità allo sport agonistico.
Molti studi hanno documentato che un allenamento intenso e duraturo è in grado di modificare l’equilibrio simpatovagale in senso vagale, inducendo la predominanza della componente parasimpatica. Tale effetto è particolarmente evidente in quelle regioni cardiache che maggiormente risentono della prevalenza del tono vagale, come il nodo del seno ed il nodo atrioventricolare. È probabile che alcune bradicardie molto marcate siano l’espressione anche di una componente genetico – costituzionale e vadano seguite attentamente nel tempo. Le bradicardie estreme dell’atleta devono essere distinte dalle bradicardie espressione di una iniziale disfunzione sinusale, soprattutto in età adulta e avanzata, nella quale l’evenienza di una malattia del nodo del seno è cronologicamente più probabile (28).
Per una diagnosi differenziale tra Bradicardia estrema e iniziale disfunzione sinusale nell’atleta è utile ricordare che nelle bradicardie “fisiologiche” si evidenzia:
– Assenza di pause sinusali maggiori di 3,5 secondi
– Scomparsa della bradicardia durante test da sforzo e dopo disallenamento
– Assenza di sintomi di tipo sincopale.
– RITARDI DELLA CONDUZIONE ATRIOVENTRICOLARE
L’ipervagotonia indotta dall’allenamento può essere considerata il primum movens patogenetico anche per queste forme di bradiaritmia.
FIG. 8 – Blocco Atrio-Ventricolare di 1° grado
Si tratta generalmente di blocchi atrioventricolari di 1° grado o di 2° grado tipo Mobitz 1, con espressione tipicamente notturna e con completa normalizzazione dopo test da sforzo massimale o dopo periodo di disallenamento.
Una particolare attenzione deve essere posta ai casi di blocco atrioventricolare già evidente in giovane età che non si associano ad un intenso condizionamento fisico o ai casi presenti in età adulta, soprattutto se si tratta di blocco atrioventricolare di grado avanzato od associato a blocco di branca (28).
– TACHIARITMIE: ARITMIE SOPRAVENTRICOLARI
La prevalenza dei battiti prematuri sopraventricolari nell’atleta è molto variabile (intorno al 30%) da casistica a casistica e generalmente non assume rilevanza clinica né compromette l’idoneità all’attività sportiva agonistica.
Di interesse maggiore sono le varie forme di tachicardia parossistica, di flutter o di fibrillazione atriale parossistica. Nello sportivo tali tachiaritmie rappresentano un importante problema, in seguito al cardiopalmo che provocano, soprattutto quando tale sintomo accade durante lo sforzo fisico. Per fortuna questi episodi sono molto rari nello sportivo, con una prevalenza del 1%.
Il sintomo del cardiopalmo nell’atleta è sostenuto dalle seguenti aritmie: tachicardia da rientro atrioventricolare (50%); fibrillazione atriale (25%); flutter atriale (13%); tachicardia da rientro atrioventricolare da via anomala occulta e tachicardia atriale (6,2%).
La fibrillazione atriale, anche se rara negli atleti, assume un particolare rilievo epidemiologico nell’atleta sintomatico per cardiopalmo. Essa può essere correlata sia ad un ipertono neuro – adrenergico e, quindi, scatenata dallo sforzo fisico, sia concomitante ad un forte input vagale. Generalmente, la fibrillazione atriale “vagale” è in relazione al grado di allenamento e scompare dopo un congruo periodo di disallenamento. Negli atleti che presentano episodi di fibrillazione atriale deve essere esclusa una cardiopatia, un distiroidismo e la presenza di pre-eccitazione cardiaca (6).
Particolare attenzione deve essere posta alla Sindrome di Wolff-Parkinson-White nell’atleta e al rischio ad essa connesso di poter determinare frequenze ventricolari elevatissime, inefficaci dal punto di vista emodinamico, con conseguente fibrillazione ventricolare e morte improvvisa. Questa eventualità tragica è correlata ad elementi intrinseci al fascio anomalo, alla situazione cardiaca generale e alla potenzialità aritmogena del gesto atletico (6).
– TACHIARITMIE: ARITMIE VENTRICOLARI
Le aritmie ventricolari nell’atleta apparentemente sano rappresentano una delle tematiche più controverse nell’ambito della cardiologia dello sport. Tale problematica può essere riassunta in alcuni punti fondamentali:
– La prevalenza di battiti ectopici ventricolari isolati nello sportivo è molto frequente ed è stimabile tra il 35% e il 50%.
– È spesso difficile identificare un substrato organico come causa dell’aritmia, anche nelle forme più maligne.
– Non esistono ancora studi longitudinali per poter stabilire un follow-up adeguato.
FIG. 9 – Extrasistolia Ventricolare
Sono sempre più frequenti gli studi che documentano la presenza di un substrato organico associato all’aritmia, come minime anomalie a carico dell’infundibolo ventricolare destro, miocarditi in fase di remissione, cardiopatia aritmogena del ventricolo destro ed altre forme minori di cardiopatia. In tal senso lo sforzo fisico è generalmente inquadrabile come fattore scatenante od aggravante l’aritmia.
Sulla base di queste osservazioni è utile proporre un iter valutativo dell’atleta con aritmie ventricolari, articolato nei seguenti punti:
– scrupolosa ricerca di una cardiopatia organica associata all’aritmia
– attento studio aritmologico degli atleti sintomatici per sincope o cardiopalmo
– cautela nell’indicazione e prescrizione di metodiche invasive negli atleti aritmici asintomatici, nei quali manca un vero end-point elettrofisiologico, a causa della difficoltà di attribuire ad una aritmia inducibile, potenzialmente aspecifica, un rischio reale di morte improvvisa
Vale la pena sottolineare che tra le forme più pericolose rientrano proprio quelle aritmie ventricolari che, per assenza di ripercussioni sulla performance, consentono di praticare lo sport ad alto livello, esponendo l’atleta ad un reiterato rischio.
Negli atleti andranno considerate in modo benigno quelle forme “occasionali” di aritmie ventricolari, non ripetibili e non associate allo sforzo fisico.
Una delle forme di più frequente riscontro nell’atleta è l’aritmia ventricolare ad origine dal cono di efflusso della polmonare od infundibolare destra che assume il caratteristico aspetto a “tipo blocco di branca sinistro”. Questa aritmia è spesso cancellata dallo sforzo fisico, è raramente associata ad una cardiopatia ed ha una prognosi benigna (6) .
EVENTI POTENZIALMENTE TEMIBILI NELL’ATLETA
– MORTE IMPROVVISA DA SPORT
Per Morte improvvisa (MI) da esercizio fisico si intende una morte repentina ed inaspettata, non traumatica che si verifica in relazione temporale con l’attività sportiva, in genere entro un’ora dall’inizio dei sintomi.La prevalenza della MI risulta più elevata nei maschi, nei soggetti in età adulta/avanzata e nei pazienti con cardiopatia anche se clinicamente silente. Verosimilmente, la minor prevalenza della MI durante l’esercizio fisico nelle donne rispetto agli uomini trova spiegazione nella scarsa partecipazione delle prime ad attività fisiche ad impegno elevato cardiovascolare e nella minore espressione fenotipica di alcune cardiopatie di origine genetica o aterosclerotica nel sesso femminile.
Anche il tipo di esercizio ha importanza nella prevalenza della MI: nei pazienti con cardiopatia nota l’incidenza di MI risulta più bassa durante l’attività fisica di intensità moderata e controllata. Nonostante l’attività fisica, sia nel giovane che nell’anziano, aumenti le probabilità di MI di origine cardiovascolare rispetto allo stato di riposo, il rischio assoluto di MI indotto dall’esercizio rimane, comunque, basso (in Italia l’incidenza di MI nella popolazione generale giovanile risulta pari a 2.62/100000 nei maschi e pari a 1.07/100000 nelle femmine).
Le patologie, anche silenti, dell’apparato cardiovascolare rappresentano la causa della stragrande maggioranza di MI da esercizio ed incidono in maniera diversa in base all’età dei soggetti, infatti mentre nei giovani al di sotto dei 35 anni prevalgono le cardiopatie congenite o di origine genetica (cardiomiopatia ipertrofica, origine anomala delle arterie coronarie, cardiomiopatia aritmogena del ventricolo destro), nei soggetti in età adulta/avanzata la causa più frequente è rappresentata dall’aterosclerosi coronarica.
La patogenesi della morte improvvisa è legata prevalentemente ad un disturbo del ritmo cardiaco (fibrillazione ventricolare, blocco atrio-ventricolare completo, prolungato arresto sinusale), mentre risultano meno frequenti le cause emodinamiche, quali la rottura di un aneurisma aortico o l’embolia polmonare (29).
– SINDROMI CORONARICHE ACUTE
Una percentuale variabile dal 4% al 18% avviene durante o subito dopo un’attività fisica intensa ed il periodo più a rischio è quello compreso tra la fine dell’esercizio e l’ora immediatamente successiva.
Il rischio di infarto miocardico acuto è sensibilmente minore negli individui che si allenano regolarmente e durante attività fisica bassa o moderata, mentre aumenta nei soggetti già cardiopatici.
Verosimilmente, uno dei meccanismi attraverso cui l’esercizio può favorire il verificarsi di una sindrome coronarica acuta è la rottura di una placca aterosclerotica vulnerabile, in seguito allo stress emodinamico, che innescherebbe fenomeni trombotici e vasospastici (29).
SCREENING CARDIOLOGICO PREVENTIVO
L’esercizio fisico può scatenare eventi acuti cardiovascolari tra i quali i più temibili sono la morte improvvisa e le sindromi coronariche acute. La probabilità che si verifichino eventi cardiovascolari durante esercizio fisico è più elevata nei pazienti affetti da cardiopatia, nei soggetti in età adulta/avanzata, in quelli sedentari e con fattori di rischio cardiovascolare e quando l’attività fisica è praticata ad intensità elevata.
La probabilità, invece, è minore quando l’attività fisica è praticata a bassa intensità e nei soggetti che si allenano regolarmente. Il meccanismo attraverso cui l’attività fisica abituale esercita questo effetto protettivo nei confronti degli eventi acuti cardiovascolari ed in particolare della morte improvvisa, è legato probabilmente ad una maggiore stabilità elettrica del miocardio, con riduzione del rischio di aritmie ventricolari fatali. Allo scopo di ridurre il rischio di eventi cardiaci avversi, quindi, risulta importante eseguire un adeguato screening preventivo ed avviare i soggetti ad un graduale e progressivo condizionamento fisico, soprattutto se hanno cardiopatia nota, età avanzata, o fattori di rischio coronario.
L’ECG, insieme con la storia clinica, rappresenta il primo gradino di ogni indagine non invasiva, allo scopo di identificare malattie cardiache a rischio di instabilità elettrica.
Il “golden standard” nella diagnosi della maggior parte delle malattie strutturali del cuore è l’ecocardiografia, che è un eccellente mezzo di diagnosi non invasiva per lo studio sia della morfologia che della cinetica ventricolare sinistra (30).
Ogni individuo, quindi, che si accinge ad iniziare una attività fisica regolare dovrebbe essere sottoposto, preventivamente, ad una attenta valutazione cardiologia che deve essere ancora più accurata in caso di atleti, visto i grossi carichi di lavoro effettuati.
È pensiero comune che attraverso un adeguato screening preventivo, si possa ridurre la probabilità di eventi cardiovascolari avversi, in modo da godere dei benefici dell’attività fisica senza incorrere nei rischi ad essa associati.
Scopo dello screening preventivo è quello di evidenziare l’esistenza di cardiopatie clinicamente silenti in soggetti apparentemente sani, nonché in caso di cardiopatia clinicamente accertata, stratificare il rischio associato alla pratica dell’attività sportiva ed attivare gli interventi terapeutici necessari (29).
CONCLUSIONI
Il cuore, essendo un muscolo, subisce delle variazioni come risposta funzionale alle sollecitazioni dell’allenamento. Grazie ai meccanismi dell’anabolismo proteico, in seguito ad un allenamento costante si ha una prevalenza dell’anabolismo sul catabolismo, con un conseguente aumento delle strutture fondamentali del cuore, le miofibrille, e quindi, anche condizionato dall’età e dal sesso, l’allenamento induce un ingrandimento delle dimensioni cardiache ed un aumento della massa cardiaca (6).
Negli ultimi anni si è verificato un enorme incremento della popolarità di molti sport. Ne è derivato un aumento del numero di soggetti che giungono all’osservazione del medico presentando gli effetti cardiovascolari dell’allenamento.
La conoscenza delle modificazioni cardiovascolari negli atleti è essenziale per evitare erronee diagnosi di cardiopatia.
**