SINDROME DA CONFLITTO SUB-ACROMIALE DI SPALLA: CONFRONTO TRA TRATTAMENTO OSTEOPATICO E TRATTAMENTO FISIOTERAPICO
Settimio Decarolis (Laurea in Fisioterapia – Diploma in Osteopatia)
Antonio Patrissi (Laurea in Fisioterapia – Diploma in Osteopatia)
ABSTRACT
La sindrome da conflitto sub-acromiale di spalla o Subacromial Impingment Syndrome (SIS) può essere definita come una irritazione sintomatica della cuffia dei rotatori e della borsa sub-acromiale con limitazione dello spazio sub-acromiale. Le caratteristiche cliniche sono: dolore nell’abduzione del braccio (arco doloroso), riduzione del range di movimento (ROM) e diminuzione della forza e della funzione del braccio.
Obiettivo: è stato eseguito uno studio pilota controllato randomizzato per valutare se esistono differenze di risultato nell’approccio terapeutico a pazienti con diagnosi medica di “conflitto sub-acromiale” da un punto di vista osteopatico e fisioterapico
Metodi: sono stati esaminati nello studio 29 pazienti (età media 51,3 ±8,9), suddivisi in due gruppi, 15 destinati al gruppo osteopatico (GO, età media 48,8 ± 9,2), 14 destinati al gruppo fisioterapico (GF, età media 54 ± 8,05). Per la valutazione sono state utilizzate la “Scala Constant Murley”, questionario compilato dall’esaminatore che assegna un punteggio per ogni parametro preso in esame, e la “Simple Shoulder Test”, questionario su scala binaria auto compilato dal paziente. La valutazione è stata eseguita all’inizio, dopo il primo mese e dopo tre mesi di trattamento.
Protocollo di trattamento: i pazienti affidati al GO hanno eseguito 5 trattamenti, i primi tre a distanza di 15 giorni l’uno dall’altro, gli altri due rispettivamente a due mesi e tre mesi dall’inizio del trattamento. I pazienti affidati al GF hanno eseguito 24 sedute di fisioterapia con una frequenza di due volte a settimana.
Risultati: dai dati analizzati alla fine dello studio, entrambi i gruppi sono migliorati significativamente al primo e al terzo mese rispetto al baseline. Il GO dopo il primo mese ha evidenziato valori statisticamente significativi per quanto riguarda la riduzione della sintomatologia dolorosa (p = 0,0149) rispetto al GF, e valori ai limiti della significatività statistica per quanto riguarda il punteggio totale della “scala Constant Murley”. Alla valutazione dopo il terzo mese non sono emersi dati statisticamente significativi tra i due gruppi, in quanto i valori ottenuti sono molto simili tra di loro.
Conclusioni: questo studio ha evidenziato come nel breve periodo (un mese) e con un numero limitato di sedute (3 sedute) nel gruppo osteopatico si è avuto una riduzione statisticamente significativa del dolore e un miglioramento degli altri parametri delle scale, supportando l’ipotesi che il trattamento osteopatico sia da preferire a quello fisioterapico almeno nel breve periodo.
INTRODUZIONE
Conflitto sub-acromiale: definizione
La sindrome da conflitto sub-acromiale o Subacromial Impingment Syndrome (SIS) può essere definita come una irritazione sintomatica della cuffia dei rotatori e della borsa sub-acromiale con limitazione dello spazio sub-acromiale.
Le caratteristiche cliniche sono: dolore nell’abduzione del braccio (arco doloroso), riduzione del range di movimento (ROM) e diminuzione della forza e della funzione del braccio [1-5].
Eziologia
Nel 1972 Neer ha reso popolare il concetto di sindrome da conflitto notando che la cuffia dei rotatori era potenzialmente soggetta ad un insulto meccanico ripetuto da parte dell’arco coraco-acromiale sovrastante durante l’elevazione del braccio.
Le sue osservazioni hanno evidenziato l’arco funzionale anteriore del movimento della spalla con il risultante conflitto della cuffia contro gli speroni e le escrescenze che si estendono dal terzo anteriore dell’acromion e dal legamento coraco-acromiale.
Neer ha quindi poi anche descritto 3 stadi di conflitto con un continuum che alla fine porta alla lesione della cuffia dei rotatori.
Stadio 1 – Edema ed Emorragia:
– Età tipica < 25 anni
– Decorso clinico reversibile
– Trattamento conservativo
Stadio 2 – Fibrosi e Tendinite:
– Età tipica tra i 25 e i 40 anni
– Decorso clinico con dolore ricorrente con l’attività
– Trattamento da valutare: opportunità di una borsectomia e acromionplastica
Stadio 3 – Speroni ossei e Rotture tendinee:
– Età tipica > 40 anni
– Decorso clinico con disabilità progressiva
– Trattamento: acromionplastica anteriore, riparazione della cuffia dei rotatori.
Neer nel definire “l’impingment syndrome” affermava che il 95% delle rotture della cuffia erano secondarie al conflitto sub-acromiale.
Tra tutte le problematica della spalla, la SIS è la più frequentemente diagnosticata, rappresentandone circa il 44-65% [3, 6].
I sintomi possono persistere per mesi o anni e la maggior parte dei pazienti sono compresi tra i 40 e i 50. Di conseguenza, la SIS ha un significativo impatto socio economico [7].
I criteri diagnostici e l’eziologia della SIS sono controversi, due principale teorie eziologiche sono state descritte. La teoria di Neer ampiamente accettata si basa su un meccanismo estrinseco: i sintomi dipendono dalle forze compressive sulla cuffia dei rotatori, causate da anomalie biochimiche o strutturali anatomiche [8,9]. I meccanismi che portano a questa compressione sono ancora poco chiari. Una delle cause riportate in letteratura è la discinesia della scapola, che causa la traslazione craniale della testa dell’omero [6, 10-13]. Altri studi descrivono una correlazione tra SIS e forma acromiale (classificazione Bigliani:tipo II o III) [14].
Figura 1 – Classificazione della morfologia acromiale Morrison-Bigliani

Presumibilmente, questa forma anomala dell’acromion è una variazione anatomica preesistente al conflitto o uno “sperone” di trazione sul legamento coracoacromiale causato da ripetitive traslazioni craniali dell’omero o da tendinopatia. Altri studi concludono che non c’è relazione tra forma acromiale e SIS o quantomeno sottolineano la difficoltà di utilizzare la forma acromiale come uno strumento di valutazione [15, 16, 17].
La maggior parte degli strappi parziali della cuffia dei rotatori, comunemente considerati una conseguenza della SIS, sono spesso o intratendinei o al sito articolare della cuffia dei rotatori, e non al sito borsale dove ci si aspetterebbe di trovarli se la cuffia dei rotatori sfrega contro l’acromion uncinato [18].
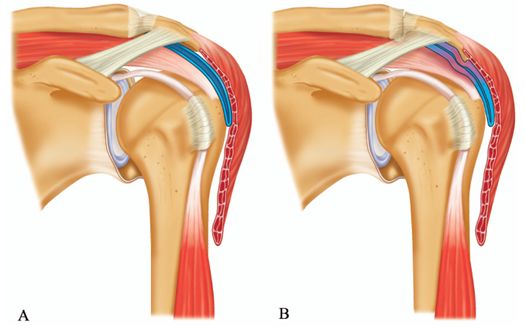
Figura 2 – A: Schema anatomico dell’articolazione gleno-omerale e dello spazio sub-acromiale in assenza di SIS – B: Schema anatomico dell’articolazione della spalla in presenza di diversi meccanismi eziologici responsabili della SIS

Il meccanismo estrinseco costituisce il razionale per una delle più frequenti procedure chirurgiche attuate: l’acromionplastica.
La seconda teoria è basata su un meccanismo degenerativo intrinseco: la SIS può essere causata da un ischemia nella zona di inserzione del tendine del sovraspinoso. Questa ischemia può essere accentuata da microtraumi o uso eccessivo della spalla e quindi del tendine, sovraccarico da trazione sui tendini della cuffia dei rotatori sfibrati, una reazione infiammatoria sub-acromiale o insufficiente funzione della cuffia che porta ad uno sbilanciamento tra la mobilità gleno-omerale e la stabilità dell’articolazione, con conseguente destabilizzazione gleno-omerale o alterata cinematica braccio-spalla [19-22].
Una terza teoria che non rientra né in un meccanismo estrinseco, né intrinseco prevede che la SIS possa essere la conseguenza di patologie di distretti contigui alla spalla o di iperlassità delle articolazioni.
Uno studio relativo alla cinematica tridimensionale della spalla, in pazienti con e senza SIS, ha dimostrato nei pazienti con SIS una elevazione leggermente più ampia della scapola e della clavicola durante il movimento di flessione del braccio. Il gruppo con SIS inoltre ha mostrato minori range di movimento e forza in tutte le direzioni, supportando gli approcci riabilitativi che si focalizzano sul rinforzo e sullo stretching muscolare. Le differenze cinematiche trovate nei soggetti con SIS possono rappresentare delle strategie di compensazione scapolo-toracica per la debolezza o la perdita di movimento dell’articolazione gleno-omerale. Inoltre non si sono rilevate differenze nella postura a riposo tra i gruppi [23].
Nell’ambito di uno studio relativo all’esecuzione degli esercizi per il rinforzo dei muscoli della cuffia dei rotatori, è stato dimostrato che aumentando l’attivazione dei muscoli adduttori lo spazio sub-acromiale può risultare più ampio, questo principio quindi può essere utilizzato per l’allenamento muscolare [24].
È interessante notare il ruolo centrale che assumono nel prevenire l’impingement della cuffia i muscoli trapezio (fasci medi) e dentato anteriore, per il fatto che favoriscono una corretta mobilità scapolare che permette la coattazione della testa dell’omero nella glena scapolare [25].
Terapia
Il trattamento della SIS generalmente inizia con i metodi conservativi che includono il riposo del braccio, la terapia fisica, farmaci antinfiammatori non steroidei, iniezioni di corticosteroidi sub-acromiali. La terapia conservativa è efficace dal 42% dei casi nel Bigliani di tipo 3, al 91% nel Bigliani di tipo 1 [26].
Quando i trattamenti conservativi falliscono, si procede al trattamento chirurgico, principalmente attraverso l’intervento di acromionplastica. I risultati di questa procedura oscillano con una percentuale di successo che va dal 48 al 90% [26]
Kromer et al., in uno studio di review relativo agli effetti della fisioterapia in pazienti con SIS, in cui sono stati analizzati 16 studi effettuati tra il 1966 e il 2007, hanno riportato che innanzitutto sono stati applicati differenti criteri diagnostici e non un criterio unico comune a tutti. In seconda istanza si è osservato che gli esercizi guidati dal fisioterapista e la chirurgia sono ugualmente efficaci nel trattamento a lungo termine della SIS. Si è visto inoltre che aggiungendo la terapia manuale al programma di esercizi fisioterapici si ottenevano risultati significativamente migliori nel breve termine (follow-up a 3 settimane), per quanto riguarda il dolore e la funzionalità della spalla, rispetto al gruppo che effettuava solo gli esercizi guidati dal fisioterapista [27].
Per quanto concerne i disturbi del cingolo scapolare il trattamento manipolativo sembra essere quello più efficace [28].
Altre problematiche di spalla che presentano storia clinica e pattern di dolore simili, possono essere erroneamente diagnosticate come SIS [29].
In conclusione, il dibattito sull’eziologia della SIS, le sue diverse presentazioni cliniche, le difficoltà diagnostiche e la variabilità di risultato dei trattamenti suggeriscono che ci possono essere meccanismi fisiopatologici multipli che necessitano di approcci specifici e individuali nella pratica clinica della SIS.
Scopo
Il razionale di questo studio, vista la variabilità dei risultati dei trattamenti osservati nella letteratura analizzata, è di valutare se esistono differenze di risultato nell’approccio terapeutico a pazienti con diagnosi ortopedica di “conflitto sub-acromiale” di spalla, in cui un gruppo ha ricevuto il trattamento fisioterapico e un gruppo il trattamento osteopatico. Le differenze di risultato in merito ad alcuni parametri quali: dolore, mobilità attiva, capacità di svolgere le attività della vita quotidiana, forza, sono state misurate con delle scale di valutazione.
METODI
Impostazione dello studio
Lo studio pilota controllato randomizzato che abbiamo svolto ha preso in esame pazienti con diagnosi medica ortopedica di SIS in cui lo specialista, valutando le caratteristiche del paziente quali: età, richieste funzionali, infiltrazione grassa muscolare secondo Goutallier [30], retrazione tendinea secondo Patte [31], ha deciso di destinare il paziente a un trattamento conservativo e non chirurgico. Lo specialista, in base alle caratteristiche presentate da ogni singolo paziente, si è avvalso a seconda del caso di diverse metodiche strumentali quali: esame radiografico standard che include proiezione antero-posteriore, outlet view (proiezione più importante per valutare la morfologia dell’acromion), axillary view (importante per patologia di cuffia e per poter identificare la presenza e dimensione di un “os acromiale”), impingement view (usata nei casi di impingement per valutare uno “spur acromiale”); ecografia; tomografia compiuterizzata; risonanza magnetica (da almeno un tesla).
Nel periodo compreso tra gennaio 2012 e aprile 2012, sono stati reclutati 29 soggetti di età compresa tra i 38 e 70 (media 51,3 ± 8,9), 10 di sesso maschile e 19 di sesso femminile. I pazienti sono stati assegnati ai due gruppi in modo random secondo una serie generata da un software elettronico [32], in questo modo i pazienti sono stati suddivisi in modo del tutto casuale.
I pazienti destinati a ricevere il trattamento osteopatico (GO) sono stati 15 (età media 48,8 ± 9,2), mentre quelli affidati al gruppo fisioterapico (GF) sono stati 14 (età media 54 ± 8,05).
I pazienti, prima dell’inizio del trattamento, sono stati informati dello studio e della tipologia del trattamento e hanno firmato il modulo di consenso informato secondo quanto stabilito nella dichiarazione di Helsinki.
I criteri di esclusione comprendevano: morfologia dell’acromion di tipo 3 o uncinato, dimensione dell’acromion superiore ai 12 mm, lesioni tendinee totali traumatiche o degenerative, radicoliti, presenza di patologie sistemiche.
I criteri di inclusione comprendevano, oltre naturalmente alla diagnosi ortopedica di SIS, anche dolore alla spalla localizzato nella regione supero-esterna in corrispondenza della “V deltoidea”.
Popolazione e protocollo di trattamento
I pazienti che rientravano nel gruppo osteopatico (n. 15 soggetti, 5 di sesso maschile, 10 di sesso femminile) hanno eseguito (come prosecuzione di un lavoro di tesi già svolto l’anno scorso), n. 5 sedute della durata di un’ora ciascuna, distribuite rispettivamente al tempo zero, dopo 15 giorni, dopo 30 giorni, dopo due mesi, dopo tre mesi.
Ogni seduta consisteva, considerando la “globalità” del trattamento osteopatico e non il singolo segmento corporeo interessato dalla problematica, da un anamnesi, osservazione in piedi, esecuzione dei test osteopatici, sintesi osteopatica e trattamento.
Le tecniche utilizzate si differenziavano a seconda della soggettività del paziente e del sistema preso in esame. Per quanto riguarda il sistema strutturale abbiamo utilizzato tecniche ad energia muscolare in particolare al rachide cervicale alto (C0-C1-C2) e alla zona cerniera e nei casi in cui non era possibile eseguire tecniche ad alta velocità e bassa ampiezza (thrust), che abbiamo invece utilizzato soprattutto a carico della colonna lombare, dorsale e cervicale (chiaramente dopo aver escluso le controindicazioni all’utilizzo di questa tecnica e aver valutato soprattutto la sincronia dei polsi), inoltre per la maggior sicurezza del paziente abbiamo utilizzato anche “tecniche a leva corta”.
Nella maggior parte dei casi abbiamo utilizzato manovre fasciali, in preparazione alle tecniche in thrust, come trattamento, o dopo trattamento con tecniche dirette. Le tecniche fasciali sono state utilizzate principalmente a livello del torace, del cingolo scapolare e della clavicola.
Per trattare la sfera viscerale abbiamo utilizzato tecniche di aggravamento, tecniche fasciali dirette (recoil) o indirette (rebaund), utilizzando queste tecniche per le relazioni fasciali (aponeurosi media e profonda) e neurologiche (vago, frenico, anastomosi plesso brachiale) che molti visceri presentano con la nostra zona di interesse. Per valutare relazioni viscero-somatiche o somato-viscerali, ci siamo serviti di test di inibizione a livello dei visceri sottodiaframmatici (loggia epatica, loggia gastrica). Alcune volte è stato necessario praticare una correzione a livello dei diaframmi (pelvico, toraco-addominale e toracico superiore). Altre volte è stato necessario correggere disfunzioni sacrali e infine abbiamo praticato tecniche di ascolto a livello cranio-sacrale e laddove erano presenti un ritmo lento e un’ampiezza ridotta dell’impulso ritmico cranico, oppure disfunzioni fisiologiche, abbiamo messo in atto manovre di correzione.
I pazienti affidati al gruppo di fisioterapia (n.14 soggetti, 5 di sesso maschile, 9 di sesso femminile), hanno eseguito 24 sedute della durata di un’ora ciascuna, per tre mesi con una frequenza di due volte a settimana. Questi pazienti sono stati seguiti da personale fisioterapico specializzato in modo che ci sia stata la corretta esecuzione degli esercizi consistenti in: mobilizzazioni attive assistite abbinate all’eventuale utilizzo anche di bastoni o elastici theraband, tonificazione isometrica e isotonica dei muscoli depressori dell’omero (soprattutto gran dorsale, gran pettorale e grande rotondo), tonificazione isometrica e isotonica dei muscoli protettori della gleno-omerale (cuffia dei rotatori, con particolare attenzione al gruppo dei rotatori esterni) rinforzo selettivo dei pivot della scapola (elevatore della scapola, trapezio, romboidi e gran dentato), allenamento dei muscoli posizionatori dell’omero (gran dorsale deltoide, bicipite brachiale, tricipite brachiale, coraco-brachiale). Inoltre è stato eseguito stretching capsulare di spalla e metodiche di rieducazione posturale.
Misure di outcome
Per la valutazione dei risultati ottenuti con questo studio abbiamo utilizzato due scale di valutazione: la “Scala Contant Murley” [33, 34] e il “Simple Shoulder Test” [35], somministrate all’inizio (baseline), dopo un mese (T1) e dopo tre mesi di trattamento (T2).
Il “Simple Shoulder Test” (SST), è una scala binaria utilizzata per tutte le patologie di spalla che prevede la somministrazione di 12 domande al paziente (punteggio 12= normalità). Gli autori la propongono addirittura come allegato al modulo di informazione al paziente, per permettere di autotestarsi anche successivamente al follow-up.
Le domande permettono di valutare il dolore percepito e la capacità di svolgere alcune attività di vita quotidiana. Alla stesura originale sono state modificate le due domande iniziali: “si sente comodo con la spalla quando l’arto si trova in posizione di riposo lungo il fianco?”; “il dolore alla spalla le permette il sonno?”, con questa modifica ha consentito di rispondere al paziente solo in modo affermativo.
La “scala Constant Murley” è una scala ordinale utilizzata in tutte le patologie di spalla (non per l’instabilità), con un punteggio che va da 0 a 100 (100 = spalla normale), dove vengono analizzati vari “sottogruppi” assegnandone per ciascuno un punteggio, ovvero: punteggio dolore (0-15 punti), punteggio della attività della vita quotidiana (0-20 punti), punteggio articolarità (0-40 punti), punteggio forza (0-25 punti, 25 punti per il sollevamento di 11 kg), Essa è stata valutata in un arco di movimento compreso tra 0° e 90° che, in virtù della SIS, viene definito “arco non doloroso”.
In realtà è stata utilizzata una “Scala Costant Murley” modificata poiché il punteggio prevede la valutazione tra il lato sano e quello che presenta il conflitto. Per semplicità si è preso in considerazione nella valutazione solo il punteggio scaturito dalla somma dei singoli parziali della spalla affetta dalla SIS.
Analisi statistica
I dati ottenuti dalle scale di valutazione sono stati analizzati utilizzando il programma “Excel” per calcolare la media e la deviazione standard e il programma “GraphPad” per valutare se le differenze tra i dati fossero statisticamente significative mediante l’uso del T di Student.
Come prima analisi sono stati raccolti in tabella 1 i dati al baseline dello studio relativi alle caratteristiche del paziente (età, sesso, spalla affetta dalla patologia), al punteggio della “Scala Constant Murley” (si è calcolato un punteggio per ogni variabile) e del “Simple Shoulder Test”.
Tabella 1 – Caratteristiche al baseline

Come si evidenzia dalla tabella 1 non esistono differenze significative (P-value < 0,05) per le diverse variabili tra i due gruppi, confermando l’assegnazione random dei pazienti.
Per quanto riguarda la “Scala Constant Murley” sono stati riportati per entrambi i gruppi (GO e GF) i punteggi parziali della scala e il punteggio totale, come già descritto nelle misure di outcome, con misurazioni eseguite all’inizio, dopo un mese e dopo tre mesi di trattamento. Per tutte le variabili prese in esame si è calcolato la media e la deviazione standard.
Per quanto riguarda il questionario “Simple Shoulder Test”, sono stati riportati i dati relativi al punteggio totale ottenuto da ciascun gruppo all’inizio, dopo un mese e dopo tre mesi di trattamento, anche in questo caso sono state calcolate media e deviazione standard.
RISULTATI
Nella tabella 2 e nella tabella 3 sono stati analizzati i risultati relativi alla “Scala Constant Murley” ripettivamente per il gruppo osteopatico, e per il gruppo fisioterapico a un mese e a tre mesi di trattamento. Confrontando i dati del primo mese e del terzo mese rispetto al baseline sono stati ottenuti tutti risultati statisticamente significativi († p<0,05).
Tabella 2 – Punteggio (media ± ds) della “Scala Constant Murley”del GO

Tabella 3 – Punteggio (media ± ds) della “Scala Constant Murley”del GF

Nella tabella 4 e nella tabella 5 sono stati riportati i dati relativi al “Simple Shoulder test” rispettivamente per il gruppo osteopatico e per il gruppo fisioterapico, evidenziando anche per questa scala in entrambi i gruppi la significatività statistica († p<0,05) rispetto al baseline.
Tabella 4 – Punteggio (media ± ds) della “Simple Shoulder test” del GO

Tabella 5 – Punteggio (media ± ds) della “Simple Shoulder test” del GF

Nella tabella 6 vengono messi a confronto i due gruppi (GO e GF) dopo il primo mese di trattamento. I dati analizzati mostrano un P-value significativo nella “Scala Constant Murley” per quanto riguarda il dolore (p=0,0149), indicando quindi un miglioramento della sintomatologia dolorosa in modo più evidente nel gruppo osteopatico rispetto a quello di fisioterapia.
Globalmente, inoltre, analizzando il totale della “Scala Constant Murley”si osserva un punteggio più alto nel gruppo di osteopatia rispetto a quello di fisioterapia con una differenza al limite della significatività statistica (p=0,0881).
Per quanto riguarda inoltre tutte le altre variabili analizzate dalla “Scala Constant Murley” i punteggi, pur non rientrando all’interno del range della significatività statistica, mostrano un valore più alto nel gruppo osteopatico rispetto a quello di fisioterapia ad eccezione della forza dove i punteggi quasi si equivalgono (GO=17±3,1; GF=17,1±2,4).
Anche per quanto riguarda il “Simple Shoulder Test” i punteggi sono migliori nel gruppo osteopatico rispetto a quello fisioterapico pur non raggiungendo la significatività statistica.
Tabella 6 – Confronto a T1 tra i punteggi del GO e del GF

Nella tabella 7 vengono riportati i dati relativi alle differenze a tre mesi tra il gruppo osteopatico e il gruppo fisioterapico dove non si sono evidenziate differenze con un P-value statisticamente significativo tra i due gruppi.
Nella “Scala Constant Murley” il dolore e la forza sono leggermente a vantaggio del gruppo osteopatico mentre attività di vita quotidiana, articolarità e totale leggermente a vantaggio del gruppo fisioterapico.
Nel “Simple Shoulder Test” il totale è leggermente a favore del gruppo fisioterapico.
Tabella 7 – Confronto a T2 tra i punteggi del GO e del GF

Nella figura 3 che segue vi è una rappresentazione grafica che mostra in modo più chiaro le differenze di punteggio che vi sono tra il gruppo osteopatico e il gruppo fisioterapico relative al dolore della “scala Constant Murley”, dove vediamo come ad un mese il punteggio statisticamente significativo sia a vantaggio del gruppo di osteopatia.
Figura 3 – Rappresentazione grafica della differenza di punteggio del dolore. *: p<0,05

Nella figura 4 è stata riportata la rappresentazione grafica del punteggio totale della “scala Constant Murley”, anche in questo caso si è avuto un aumento ai limiti della significatività statistica a un mese nel gruppo osteopatico rispetto a quello fisioterapico.
Figura 4 – Rappresentazione grafica della differenza di punteggio totale nella “Scala Constant Murley”

CONCLUSIONI
Nello studio pilota controllato randomizzato che ci siamo proposti, abbiamo voluto verificare l’eventuale presenza di differenze di risultato nell’approccio terapeutico a pazienti con diagnosi medica di conflitto “sub-acromiale” trattati un gruppo (15 pazienti) da un punto di vista osteopatico e un altro gruppo (14 pazienti) da un punto di vista fisioterapico. La valutazione fatta all’inizio, dopo un mese e dopo tre mesi di trattamento ha analizzato con delle scale di valutazione (“scala Constant Murley” e “Simple Shoulder Test”) alcuni parametri quale: dolore percepito, capacità di svolgere attività di vita quotidiana, articolarità e forza.
I risultati emersi dallo studio hanno evidenziato miglioramenti statisticamente significativi in entrambi i gruppi (GO e GF), con entrambe le scale utilizzate, sia ad un mese di trattamento che a tre mesi di trattamento rispetto al baseline.
Al T1 (dopo un mese) abbiamo trovato nel GO, messo a confronto con il GF, un miglioramento statisticamente significativo nella “scala Constant Murley” per quanto riguarda il dolore (p=0,0149) e valori al limite della significatività statistica per quanto riguarda il totale (p=0,0881) della suddetta scala, mettendo in evidenza come il gruppo osteopatico dopo il primo mese, comprendente appena tre sedute di trattamento (come stabilito dal protocollo), abbia ottenuto punteggi migliori rispetto al gruppo di fisioterapia. Anche tutti gli altri parametri analizzati (ad eccezione dell’articolarità), pur non rientrando nel range della significatività statistica, sono migliori nel GO rispetto al GF.
Potremmo dire quindi che dopo un mese di trattamento i risultati ottenuti ci spingono a dire che il trattamento osteopatico è da preferire a quello fisioterapico soprattutto per quanto riguarda la riduzione della sintomatologia dolorosa.
Nel T2 (dopo tre mesi) i risultati ottenuti dal confronto tra i due gruppi mostrano valori molto simili tra loro che non raggiungono la significatività statistica. Alcuni parametri della “scala Constant Murley” (attività di vita quotidiana, articolatità, totale) sono migliori nel gruppo fisioterapico, mentre il parametro dolore è leggermente migliore nel gruppo osteopatico, il parametro forza invece si equivale nei due gruppi. Anche il “Simple Shoulder Test” mostra un lieve vantaggio nel gruppo di fisioterapia.
In conclusione possiamo dire che a tre mesi non abbiamo trovato differenze significative che facciano propendere di più verso il trattamento osteopatico piuttosto che verso quello fisioterapico. Sarebbe interessante, invece, analizzando questo risultato, valutare i risultati di un trattamento combinato, come già osservato in letteratura [27].
Tenendo conto di alcuni limiti non trascurabili dello studio, quali il numero esiguo di pazienti e la poca esperienza in campo osteopatico di noi due allievi del sesto anno che abbiamo seguito il gruppo osteopatico, si è ottenuto un buon risultato soprattutto nel breve periodo (T1), e in particolar modo per quanto riguarda la riduzione della sintomatologia dolorosa, in seguito al trattamento osteopatico. Per verificare ulteriormente l’efficacia di tale trattamento, rispetto a quello fisioterapico, occorre analizzare i risultati su un campione più ampio di pazienti e magari verificare l’attendibilità ad un follow up più lungo.
Dal nostro punto di vista, inoltre, non bisogna trascurare degli aspetti importanti, emersi anche in alcuni lavori analizzati sul “conflitto sub-acromiale”, ovvero le molteplici possibili cause eziologiche della SIS, le sue diverse presentazioni cliniche e le difficoltà diagnostiche che mettono in evidenza come nell’ambito di questa patologia sia necessario un approccio specifico, individuale e soggettivo, criterio che è alla base del trattamento osteopatico dove non viene curato il sintomo ma si cerca di individuare la causa che poi determina il sintomo.
BIBLIOGRAFIA
1. Bigliani LU, Levine WN: Subacromial impingement syndrome – J Bone Joint Surg Am 1997, 79:1854-1868
2. Codman EA: The shoulder, rupture of the supraspinatus tendon and other lesions in or about the subacromial bursa – Boston: privately printed; 1934
3. Koester MC, George MS, Kuhn JE: Shoulder impingement syndrome – Am J Med 2005, 118:452-455
4. Nordt WE III, Garretson RB III, Plotkin E: The measurement of subacromial contact pressure in patients with impingement syndrome – Arthroscopy 1999, 15:121-125
5. Steenbrink F, de Groot JH, Veeger HE, Meskers CG, van de Sande MA, Rozing PM: Pathological muscle activation patterns in patients with massive rotator cuff tears, with and without subacromial anaesthetics – Man Ther 2006, 11:231-237
6. Michener LA, McClure PW, Karduna AR: Anatomical and biomechanical mechanisms of subacromial impingement syndrome – Clin Biomech (Bristol, Avon) 2003, 18:369-379
7. Chipchase LS, O’Connor DA, Costi JJ, Krishnan J: Shoulder impingement syndrome: preoperative health status – J Shoulder Elbow Surg 2000, 9:12-15
8. Neer CS: Anterior acromioplasty for the chronic impingement syndrome in the shoulder: a preliminary report – J Bone Joint Surg Am 1972, 54:41-50
9. Neer CS: Impingement lesions – Clin Orthop Relat Res 1983, 173:70-77
10. Ludewig PM, Cook TM: Alterations in shoulder kinematics and associated muscle activity in people with symptoms of shoulder impingement – Phys Ther 2000, 80:276-291
11. Warner JJ, Micheli LJ, Arslanian LE, Kennedy J, Kennedy R: Scapulothoracic motion in normal shoulders and shoulders with glenohumeral instability and impingement syndrome. A study using Moire topographic analysis – Clin Orthop Relat Res 1992, 191-199
12. Lukasiewicz AC, McClure P, Michener L, Pratt N, Sennett B: Comparison of 3-dimensional scapular position and orientation between subjects with and without shoulder impingement – J Orthop Sports Phys Ther 1999, 29:574-583
13. Hebert LJ, Moffet H, McFadyen BJ, Dionne CE: Scapular behavior in shoulder impingement syndrome – Arch Phys Med Rehabil 2002, 83:60-69
14. Bigliani LU, Morrison DU, April EW: The morphology of the acromion and its relationship to rotator cuff tears – Orthop Trans 1986, 10:228
15. Hirano M, Ide J, Takagi K: Acromial shapes and extension of rotator cuff tears: magnetic resonance imaging evaluation – J Shoulder Elbow Surg 2002, 11:576-578
16. Bright AS, Torpey B, Magid D, Codd T, McFarland EG: Reliability of radiographic evaluation for acromial morphology – Skeletal Radiol 1997, 26:718-721
17. Zuckerman JD, Kummer FJ, Cuomo F, Greller M: Interobserver reliability of acromial morphology classification: an anatomic study – J Shoulder Elbow Surg 1997, 6:286-287
18. Burkhead WZ, Burkhart SS, Gerber CSymposium: The rotator cuff: Debridement versus repair – Part I 1995, 262-271
19. Paletta GA Jr, Warner JJ, Warren RF, Deutsch A, Altchek DW: Shoulder kinematics with two-plane x-ray evaluation in patients with anterior instability or rotator cuff tearing – J Shoulder Elbow Surg 1997, 6:516-527
20. Yamaguchi K, Sher JS, Andersen WK, Garretson R, Uribe JW, Hechtman K, et al: Glenohumeral motion in patients with rotator cuff tears: a comparison of asymptomatic and symptomatic shoulders – J Shoulder Elbow Surg 2000, 9:6-11
21. Graichen H, Hinterwimmer S, Eisenhart-Rothe R, Vogl T, Englmeier KH, Eckstein F: Effect of abducting and adducting muscle activity on glenohumeral translation, scapular kinematics and subacromial space width in vivo – J Biomech 2005, 38:755-760
22. Mayerhoefer ME, Breitenseher MJ, Wurnig C, Roposch A: Shoulder impingement: relationship of clinical symptoms and imaging criteria – Clin J Sport Med 2009, 19:83-89
23. McClure PW, Michener LA, Karduna AR: Shoulder function and 3-dimensional scapular kinematics in people with and without shoulder impingement syndrome – Phys Ther 2006, 86:1075-1090
24. Graichen H, Hinterwimmer S, von Eisenhart-rothe R, Vogl T, Englmeier KH, Eckstein F: Effect of abducting and adducting muscle activity on glenohumeral translation, scapular kinematics and subacromial space width in vivo – J Biomech 2005, 38:755-760
25. de Morais Faria CD, Teixeira Salmela LF, de Paula Goulart FR, de Souza Moraes GF: Scapular muscular activity with shoulder impingement syndrome during lowering of the arms – Clinical J Sport Med 2008, 18:130-136
26. de Witte PB, Nagels J, van Arkel ER, Visser CP, Nelissen RG, de Groot JH: Study protocol subacromial impingement syndrome: the identification of pathophysiologic mechanisms (SISTIM) – BMC Musculoskelet Disord 2011, 12:282
27. Kromer TO, Tautenhahn UG, de Bie RA, Staal JB, Bastiaenen CH: Effects of physiotherapy in patients with schoulder impingement syndrome: a systematic review of the literature – J Rehabil Med 2009, 41:870-880
28. Winter JC, Sobel JS, Gronier KH, Arendzen HJ, Meyboom, de Jong B: Comparation of physiotherapy manipulation and corticosteroid injection for treating shoulder complaints in general practice: randomized single blind study – BMJ 1997, 314:1320-1325
29. McFarland EG, Selhi HS, Keyurapan E: Clinical evaluation of impingement: what to do and what works – J Bone Joint Surg Am 2006, 88:432-441
30. Goutallier D, Le Guilloux P, Pastel JM, Gleize P: La dégénérescence muscolaire graisseuse – Rev Chir Orthop 1999, 304:85 suppl.II:132-136
31. Patte D: Classification of rotator cuff lesions – Clin Orthop Relat Res 1990, 254:81-86
32. Conboy VB, Morris RW, Kiss J, Carr AJ: An evaluation of the Constant- Murley shoulder assessment – J Bone Joint Surg Br 1996; 78:229-232
33. Urvoy P, Boileau G, Berger M, Vanvelcenaher, Schmidt D, Herlant M, Mestagh H: Confrontation e validation de plusieurs methods d’evaluation des resultants après chirurgie de la coiffe des rotateurs – Revue de Chirurgie Orthopedique 1991, 77:171-178
34. Bcaton D, Richards RR: Assessing the reliability and responsiveness of five shoulder questionnaires – J Schoulder Elbow Surg 1998, 7:565-572.
**





























